



























































































Prepara tus exámenes y mejora tus resultados gracias a la gran cantidad de recursos disponibles en Docsity

Gana puntos ayudando a otros estudiantes o consíguelos activando un Plan Premium


Prepara tus exámenes
Prepara tus exámenes y mejora tus resultados gracias a la gran cantidad de recursos disponibles en Docsity
Prepara tus exámenes con los documentos que comparten otros estudiantes como tú en Docsity
Los mejores documentos en venta realizados por estudiantes que han terminado sus estudios
Estudia con lecciones y exámenes resueltos basados en los programas académicos de las mejores universidades
Responde a preguntas de exámenes reales y pon a prueba tu preparación

Consigue puntos base para descargar
Gana puntos ayudando a otros estudiantes o consíguelos activando un Plan Premium
Comunidad
Pide ayuda a la comunidad y resuelve tus dudas de estudio
Descubre las mejores universidades de tu país según los usuarios de Docsity
Ebooks gratuitos
Descarga nuestras guías gratuitas sobre técnicas de estudio, métodos para controlar la ansiedad y consejos para la tesis preparadas por los tutores de Docsity
Documento que presenta el tratamiento empírico y las sensibilidades de distintos microorganismos en infecciones respiratorias, meningitis y sepsis, incluyendo recomendaciones de antibioterapia según el origen comunitario o nosocomial, edad y alergias. El documento también incluye dosis máximas de antibióticos intravenosos en pediatría.
Qué aprenderás
Tipo: Apuntes
1 / 218

Esta página no es visible en la vista previa
¡No te pierdas las partes importantes!





























































































AUTORES - Distrito Atención Primaria Costa del Sol
Medicina Familiar y Comunitaria Pediatría
De Mesa Berenguer, Yolanda - UGC La Lobilla, Estepona Valdivia Jiménez, Carlos - UGC Los Boliches, Fuengirola
Hernández Alonso, Antonio - UGC Las Albarizas, Marbella Distrito Atención Primaria
Molina Romero, Cristóbal - UGC Fuengirola Oeste Baró Rodríguez, Luis - Farmacia Atención Primaria
Vázquez Rodríguez, Francisco - UGC Arroyo de la Miel
Programa de Optimización de Antibióticos (PROA). Programa PIRASOA
Hernández Alonso, Antonio. Coordinación Distrito Atención Primaria Costa del Sol
Del Arco Jiménez, Alfonso. Coordinación Agencia Sanitaria Costa del Sol
REVISORES generales de la Guía
Hernández Alonso, Antonio - Grupo PROA. Distrito Atención Primaria Costa del Sol
Del Arco Jiménez, Alfonso - Grupo PROA. Agencia Sanitaria Costa del Sol
De la Torre Lima, Javier - Grupo PROA. Agencia Sanitaria Costa del Sol
AUTORES - Agencia Sanitaria Costa del Sol
Unidad de Medicina Interna. Grupo Enfermedades Infecciosas Unidad de Cuidados Intensivos Unidad de Aparato Digestivo
Del Arco Jiménez, Alfonso Prieto de Paula, Juan F. Rosales Zabal, José Miguel
De la Torre Lima, Javier Lobato Madueño, Francisco Unidad de Microbiología
Olalla Sierra, Julián Unidad de Farmacia y Nutrición Fernández Sánchez, Fernando
Prada Pardal, José Gómez Sánchez, Araceli Montiel Quezel, Natalia
Unidad de Neumología Unidad de Pediatría López Rodríguez, Inmaculada
Mora Ruiz, Elena Navarro Morón, Juan Correa Ruiz, Ana
Gaspar García, Inmaculada
Cuéllar Raya, Pilar
Título : Guías de Tratamiento Antibiótico Empírico
Grupo PROA Agencia Sanitaria Costa del Sol y Distrito Atención Primaria Costa del Sol
Edita: Agencia Sanitaria Costa del Sol. Consejería de Salud
3 ª Edición. Mayo 201 8
ISBN: 978- 84 - 09 - 03252 - 5
Esta obra está sujeta a la licencia: Reconocimiento - No comercial - Compartir igual
4.0 Internacional de Creative Commons
Para ver una copia de esta licencia visite
http://creativecommons.org/licenses/by-nc-sa/4.0/
o envíe una carta a Creative Commons, PO Box 1866, Mountain View, CA 94042, USA
Neumonía ………………………………………………………………….
Bronquiectasias ………………………………………………………
Agudización infecciosa de la epoc……..…………………………
Meningitis aguda……………………………………………………… 20
Infecciones de piel y partes blandas…….……………………. 25
Infecciones osteoarticulares.………………………………………2 7
Infección intraabdominal.…………………………………………..2 9
Infecciones en el paciente cirrótico....………………………… 32
Infecciones del tracto urinario…..………………………………..3 4
Endocarditis infecciosa.………………………………………………3 7
Infecciones asociadas a catéteres.………………………………3 9
Neutropenia febril…………………………………………………….
Protocolo sepsis....…………………………………………………….. 47
Paludismo……………………………...8 4
Consideraciones sobre microorganismos especiales….... 87
Ajuste de fármacos en insuficiencia renal……………...........................8 9
Dosificación en obesidad....... 102
Monitorización farmacocinética de antibióticos…………………….......10 6
Seguridad en embarazo y lactancia……………….................1 18
Neumonías………………………………………………………………………................. 54
Meningitis bacterianas…………………………………………………..................... 61
Infección de tracto urinario grave..............………………………….................. 68
Osteomielitis aguda y Artritissépticas..…………….………………............ 72
Sepsis y shock séptico………………………………………….................................... 77
Dosis máximas de antibióticos iv en pediatría……………………................. 83
Indicaciones de antibióticos
restringidos………………………….. 120
Mapa de resistencias…....……..12 4
Autores y enlaces recomendados........................ 133
In Memoriam.......................... 134
Profilaxis antibiótica quirúrgica (PG-85)
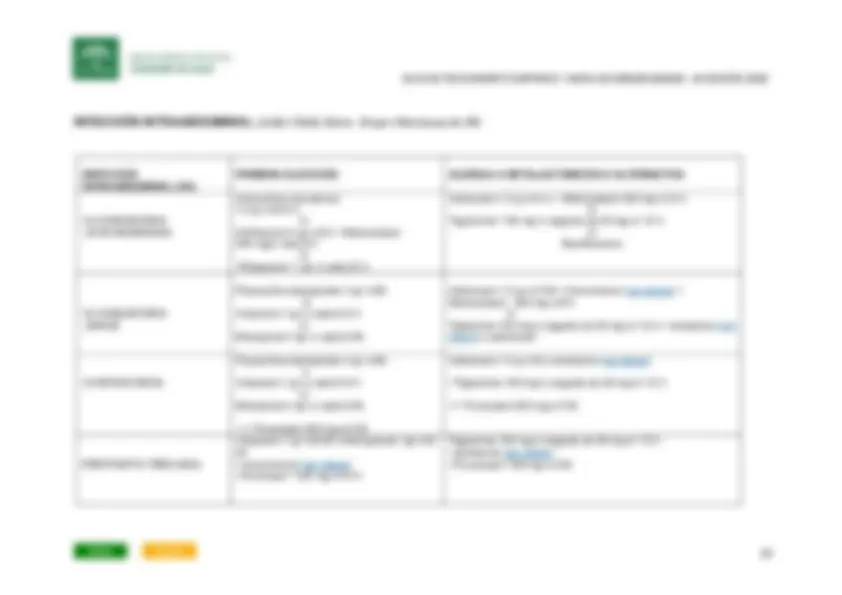
Neumonía comunitaria (NAC) < 65 años sin enfermedad subyacente en tratamiento extrahospitalario
S. pneumoniae Mycoplasma sp Virus Clamydia sp Coxiella burnetti Haemophilus influenzae Legionella pneumophila
NAC no grave en tratamiento hospitalario S. pneumoniae Virus Mycoplasma sp Clamydia pneumoniae Coxiella, Haemophilus influenzae Legionella pneumophila
NAC con criterios de gravedad S. pneumoniae Haemophilus influenzae Legionella pneumophila, S. aureus Bacilos G- Virus
Neumonía asociada a ventilación mecánica ( NAV ) sin FR para microorgamisno MR y Neumonía nosocomial ( NN) sin alto riesgo mortalidad ni FR para MMR
Microorganismos comunitarios S. aureus sensible Bacilos. G-( E.coli, Klebsiella pneumoniae,Enterobacter spp, Proteus spp, Serratia marcescens )+- Pseudomonas aeruginosa
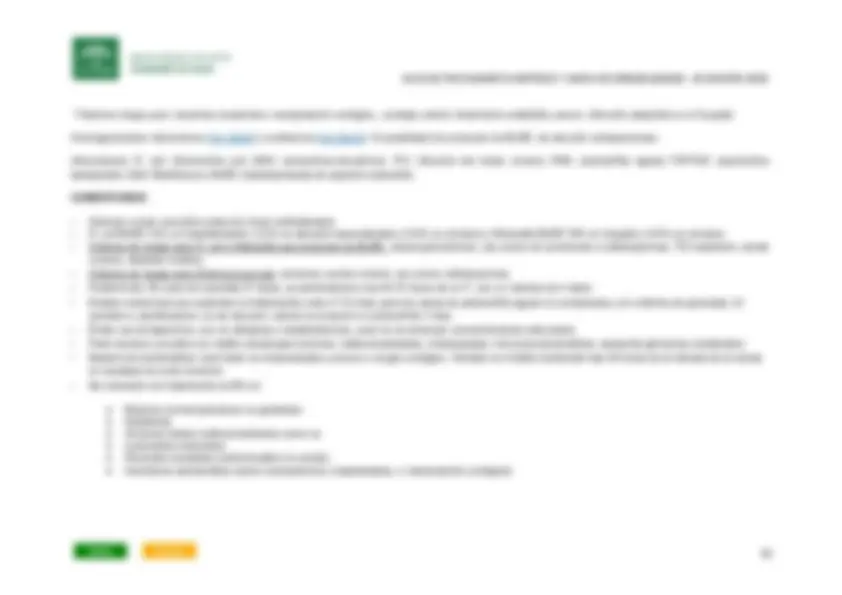
§ (1) Valorar emplear macrólidos (azitromicina 500 mg) o doxiciclina en lugar de levofloxacino en < 18 años y en pacientes con peligro potencial de epilepsia y
sospecha de neumonía atípica.
§ El tratamiento ATB se debe iniciar tan pronto como sea posible, dentro de las primeras 4-6 h, en el sitio donde se diagnostica ( AP, urgencias, hospitalización),
salvo en situaciones de shock séptico que debe iniciarse en la primera hora.
§ La duración de tratamiento para la NAC ambulatoria puede ser de 5 días; y para la NAC que requiere ingreso de 5-7 días, si queda afebril y sigue buena
respuesta clínica en las primeras 48-72h.
§ La duración de tratamiento de la NN/NAV puede ser de 7 días si existe mejoria clinica, radiológica y de los biomarcadores (PCR/PCT); excepto si se identifican
bacilos G- no fermentadores tipo Pseudomonas aeruginosa , Acinetobacter baumannii en cuyo caso debe ser mínimo 14d.
§ La neumonía aspirativa se puede tratar durante 7 días. El absceso pulmonar requiere una duración de tratamiento mayor (de semanas, aprox. 4-6);
dependiendo de la gravedad y evolución RX se puede individualizar para intentar acortar tiempo.
§ En pacientes con neumonía que precisan ingreso hospitalario (comunitaria y NACS ) sin criterios de gravedad, sin alergia a penicilinas y no sospecha de
atípicas/ Legionella valorar solo prescripción de un betalactámico.
§ La infección por virus influenza A ó B se puede tratar con oseltamivir 75 mg vo/12h durante 5 días, en paciente con enf. severa (requiere ingreso ó evidencia
de infección vias respiratoria bajas), ó presenta FR para complicaciones. En época de gripe estacional considerar tras cuadro gripal pasado, neumonía por
S. aureus , Streptococcus pneumoniae resistente a penicilinas
§ Si se identifica el microorganismo productor de la neumonía se puede valorar desescalado en función de sensibilidad y posibilidad de un solo fármaco,
excepto en las debida por Pseudomonas spp. con shock séptico o patología pulmonar estructural (bronquiectasias) que debe mantenerse terapia combinada.
§ En el caso de multirresistencias y pocas posibilidades de combinar ATB, como puede ser la neumonía por Pseudomonas aeruginosa y Acinetobacter
baumannii , puede ser efectivo asociar al tto ATB IV, ATB nebulizado (colistina 1 ó 2 mU/12h según dispositivos).
§ Neumonía asociada a ventilación mecánica (NAV) es la neumonía que se desarrolla después de 48-72 horas de iniciada la ventilación mecánica invasiva
a través de un tubo endotraqueal o una traqueostomía.
§ Neumonía adquirida en el hospital ó nosocomial (NN). Neumonía que se desarrolla a partir de las 48 horas del ingreso en un hospital.
§ Neumonía asociada a los cuidados sanitarios (NACS). Neumonía que se desarrolla en pacientes que han estado en contacto reciente con la asistencia
sanitaria, pero que no se encuentran (o llevan menos de 48 horas) hospitalizados, y son de unos de los siguientes grupos:
§ TAVM. Traqueobronquitis asociada a ventilación mecánica. Es una condición intermedia entre la colonización de la vía aérea y la NAVM, de la que
básicamente se diferencia en que no hay infiltrado radiológico nuevo. Frecuentemente progresa a NAV por que puede ser adecuado el tto. ATB.
§ La guia ATS 2016 sobre el manejo NN/NAV no distingue entre neumonía precoz ni tardía, ni incluye la NACS. Se basa en la presencia ó no de FR para
microorganismos multirresistentes (MMR), la resistencia local a ATB del hospital, enf. de base y cultivos previos del paciente y severidad de la neumonía
para iniciar terapia ATB empírica.
§ El tratamiento puede ser el mismo para entidades diferentes que se pueden clasificar en dos tipos:
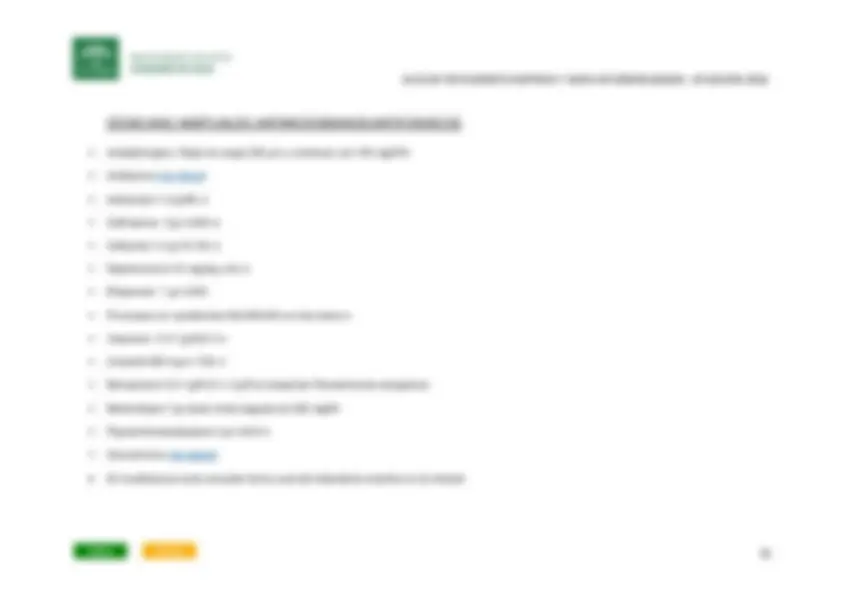
Escala de FINE(PSI)
Característica Puntuación Características Puntuación Hombre Edad (años) Ingreso en residencia + Mujer Edad- Enfermedad concomitante Datos de laboratorio/RX Neoplasia +30 PH arterial <7,35 + Enf. hepática +20 Urea ≥50 mg/dl + Insuficiencia cardiaca +10 Na < 130 + Enf. cerebrovascular +10 Glucosa ≥250 mg/dl + Enf. renal +10 Hto <30% + Po2<60 mmHg ó SatO <90%
Derrame pleural + Exploración física Puntuación Decisión Alteración de conciencia +20 FINE I : < 50 años sin otra alt. tto. domiciliario FR ≥ 30 rpm +20 FINE II :≤ 70 puntos tto. domiciliario Presión sistolica < 90 +20 FINE III : 71-90 puntos Observación 24h Tª≤ 35 ºC ó ≥ 40 ºC +15 FINE IV : 91-130 puntos Ingreso FC ≥ 125 lpm +10 FINE V: > 130 puntos Ingreso
§ Factores de riesgo para infección por microorganismos multirresistentes: tto ATB en los últimos 90 días; ingreso ≥ 5 días en los 90 días previos; frecuencia
elevada de resistencias ATB en la comunidad ó en la unidad hospitalaria; presencia de FR para NRCS (ingreso de ≥ 2 días en los últimos 90 d; residencia
en un centro de cuidados crónicos; tto IV domiciliario, incluyendo ATB; diálisis crónica en los últimos 30 días; curas de heridas domiciliarias; familiar con un
microorganismo MR); enf. inmunosupresora ó con ttos. IS.
frecuente con tandas glucorticoidea y/o ATB), desnutrición.. Staphylococcus aureus: coma, TCE, DM, Insf. Renal.; y meticilin-resistente (SAMR): colonizador
conocido SAMR, gripe reciente, atb ppal por fluoroquinolona en 3 meses previos, neumonía necrotizante, empiema. Streptococcus pneumoniae resistente:
edad > 65 años, alcoholismo, tto. atb con quinolonas, macrólidos, b-lactamicos en 3 meses previos, comorbilidades médicas, enfermedad ó tto.
inmunosupresor, contacto con niños con infección respiratoria. Legionella pneumophila : tto con dosis alta de GC, neoplasias (ppal. hematológicas).
Anaerobios: boca séptica, alteración conciencia, disfagia (origen digestivo, neurológico..), QX abdominal reciente, aspiración presenciada. Gripe complicada:
edad > 65 años obesidad mórbida, mujeres embarazada o en post parto, vivir en residencias, inmunosupresión por enf. ó medicación ( incluye VIH, neoplasia,,
tto. crónico GC, trasplante de órgano sólido…), comorbilidades médicas ( enf. respiratorias incluida el asma, enf. renal, cardiaca y hepática crónica, enf.
neurológicas que comprometen manejo secreciones).
§ Treatment of community-acquiried pneumonia in adults in the outcome and who require hospitalization. - Uptodate 2018.
§ Management of adults with hospital-acquiried and ventilator-associated pneumonia; 2016 clinical practice guidelines by the Infectious Diseases Societyof
America and de American Thoracic Society. Clinical Infectious Diseases 2016; 63; 61-111.
§ International ERS/ESICM/ESCMID/ALAT guidelines for de management of hospital-acquiried pneumonia and ventilator –associated pneumonia. Eur Respir
J 2017; 50
§ Neumonía adquirida en la comunidad. Normativa SEPAR. Arch Bronconeumol. 2010; 46 (10): 543-558.
§ Normativa SEPAR: neumonía nosocomial. Arch. Bronconeumol. 2011; 47(10): 510-
Moraxella catarrhalis Ausencia de aislamiento previo y/o ausencia de expectoración:
-Factores riesgo Pseudomonas aeruginosa -No factores riesgo Pseudomonas aeruginosa
De elección: Amoxicilina-clavulánico 875/125 mg/8 h v.o. Alternativa: Doxiciclina 100 mg/12 h v.o. o Claritromicina 500 mg/12 h v.o. o Ciprofloxacino 750 mg/12 h v.o.
Tratar como en aislamiento de Pseudomonas aeruginosa
Dirigir tratamiento a cubrir Haemophilus influenzae
Grave, no respuesta a tratamiento oral o microorganismos resistentes
H. influenzae
S. aureus
Pseudomonas
De elección: Amoxicilina/clavulánico 1-2 g/8 h i.v. Alternativo: Ceftriaxona 2 g/24 h i.v.
De elección: Cloxacilina 1-2 g/4-6 h i.v. Alternativo: Amoxicilina/clavulánico 1-2 g/8 h i.v. o Vancomicina (ver dosis)
De elección: Linezolid 600 mg/12 h i.v. Alternativo: Vancomicina (ver dosis) o Ceftarolina 600 mg/12 h i.v.
De elección: Ceftazidima 2 g/8 h i.v. + tobramicina (ver dosis)
S. pneumoniae
Ausencia de aislamiento previo y/o ausencia de expectoración: -Factores riesgo Pseudomonas aeruginosa -No factores riesgo Pseudomonas aeruginosa
Alternativo: Imipenem 1 g/8 h i.v. o Piperacilina/tazobactam 4 g/8 h i.v. o Aztreonam 2 g/8 h i.v. o Cefepime 2 g/8 h i.v. o Meropenem 2 g/8 h i.v. o Ciprofloxacino 400 mg/12 h i.v.
Amikacina (ver dosis) o Gentamicina (ver dosis) o Ceftolozano/tazobactam 1-2 g/8 h i.v.
De elección: Benzilpenicilina 1.2 g/6 h i.v. Alternativo: Ceftriaxona 2 g/24 h i.v.
Tratar como en aislamiento de Pseudomonas aeruginosa
Dirigir tratamiento a cubrir Haemophilus influenzae
Modificada de: Martinez-García MA, et al. Normativa sobre el tratamiento de las bronquiectasias en el adulto. Arch. Bronconeumol. 2017.
http://dx.doi.org/10.1016/j.arbres.2017.07.016.
Bibliografía recomendada
Leve H. influenzae
S. pneumoniae
M. catarrhalis
Amoxicilina - clavulánico Cefditoren
Levofloxacino
Moderada Los anteriores +
S. pneumoniae resistente a penicilina enterobacterias
Levofloxacino Amoxicilina-clavulánico
Grave o muy grave
Sin riesgo de Pseudomona
Los del grupo anterior
Levofloxacino Amoxicilina-clavulánico
Ceftriaxona
Cefotaxima
Muy grave o muy grave
Con riesgo de Pseudomona
Los del grupo anterior +
Pseudomona aeruginosa
Ciprofloxacino
Levofloxacino doble dosis (500mg/12h)
Ceftazidima
Cefepime
Piperacilina-tazobactam
Imipenem
Meropenem
Agudización muy grave Cumple al menos uno de los siguientes:
-parada respiratoria
-disminución del nivel de consciencia
-acidosis respiratoria grave: pH <7.
-inestabilidad hemodinámica
Agudización grave Cumple al menos uno de los siguientes y ninguno de los anteriores :
-Disnea grado 3-4 de MRC
-Uso de musculatura accesoria
-Cianosis de nueva aparición
-Edemas periféricos de nueva aparición
-Insuficiencia respiratoria aguda
-Hipercapnia aguda (PCO2 mayor de 45)
-Acidosis repiratoria moderada (pH 7.30-7.35)
-Comorbilidad grave significativa
-Complicaciones: Insuficiencia cardíaca, arritmias...
Agudización moderada Cumple al menos uno de los siguientes y ninguno de los anteriores :
-FEV1 menor de 50% basal
-Al menos 2 agudizaciones en el último año
-Comorbilidad cardíaca no grave
Agudización leve No se debe cumplir ningún criterio previo
síntomas son: disnea, tos, incremento del volumen del esputo y/o cambios en el color de éste.
a) En presencia de los 3 síntomas cardinales: aumento de la disnea, volumen del esputo y purulencia del esputo.
b) En la agudización leve si hay esputo purulento.
c) En la agudización moderada-grave si hay aumento de la disnea y volumen del esputo (aunque no sea purulento)
d) En la agudización muy grave o que precise ventilación mecánica: siempre.
a) Uso de más de 4 ciclos de tratamiento antibiótico en el último año
b) FEV1 < 50%
c) Presencia de bronquiectasias
d) Presencia de Pseudomona en el esputo en una agudización previa o en fase estable.